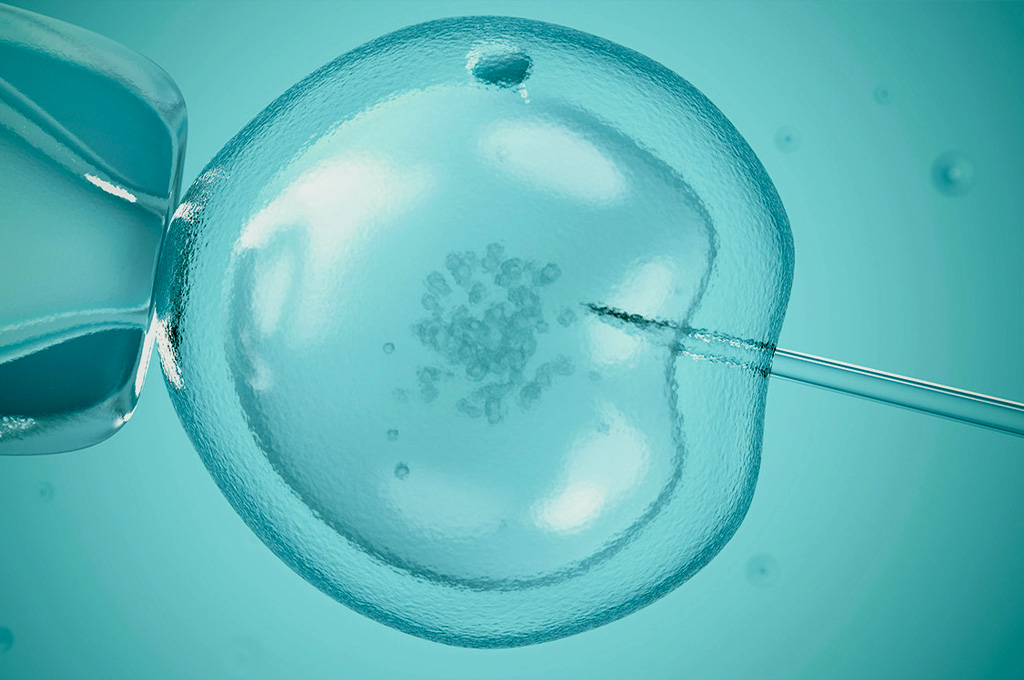
La ponction ovarienne, comment ça se passe ?
La ponction ovarienne est une étape essentielle lors d’un protocole de fécondation in vitro. Entre stress et appréhension, beaucoup d’interrogations planent autour de cette intervention.
Voici tout ce que vous devez savoir sur cette étape. Comment se déroule-t-elle ? Est-ce douloureux ? Comment se passe l’anesthésie ? Comment bien se préparer ?
Les étapes avant la ponction ovarienne…
La première étape consiste à stimuler la production de follicules pour obtenir la maturation de plusieurs ovocytes. Pour suivre l’évolution et le bon déroulé de cette stimulation, des échographies sont effectuées tous les 2-3 jours en moyenne. Ensuite, pour pouvoir féconder les ovules en laboratoire, il est indispensable de les prélever avant leur expulsion spontanée, pour cela on déclenche l’ovulation grâce à une injection d’hCG. Le prélèvement d’ovocytes est programmé le surlendemain du déclenchement.
Comment se déroule la ponction d’ovocytes ?
Étape essentielle de la fécondation in vitro (FIV), la ponction est une intervention chirurgicale simple et de courte durée qui se déroule en bloc opératoire, généralement en chirurgie ambulatoire. L’objectif est d’obtenir les ovocytes situés à l’intérieur des follicules de l’ovaire.
Pour rappel, en condition « naturelle » une trentaine d’ovocytes vont entamer un processus de maturation à chaque cycle, seuls quelques-uns iront jusqu’au bout de ce processus et un seul sera finalement libéré. En FIV, l’étape de stimulation ovarienne aura permis d’en faire croitre un nombre généralement entre 5 et 10 pour espérer obtenir plusieurs embryons.
Selon les centres d’AMP, la procédure se réalise sous anesthésie générale (faiblement dosée) ou locale. L’anesthésie locale est réalisée par le gynécologue (une petite piqûre indolore réalisée au niveau du col de l’utérus juste avant la ponction). Vous aurez généralement droit à un calmant anxiolytique un peu avant d’entrer en salle de ponction et à un antidouleur pour amoindrir les éventuels tiraillements post-ponction.
Vous rentrerez donc à jeun, tôt le matin (vous aurez au préalable réalisé votre bilan pré-anesthésique ainsi que votre pré-admission).
Est-ce-que c’est une longue intervention ?
La ponction ovarienne elle-même ne dure qu’une quinzaine de minutes, mais comptez une demi-heure, temps nécessaire à votre préparation (mise en place de l’équipe médicale, installation du matériel médical, anesthésie…). Une fois que vous serez endormie, le gynécologue procèdera ensuite à la ponction folliculaire par écho-guidage (contrôle par échographie). À l’aide d’un spéculum, le médecin ouvre le col de l’utérus et introduit une sonde endovaginale à laquelle est reliée une aiguille d’aspiration. Une fois les ovaires atteints, le contenu des follicules (ovocytes et liquide folliculaire) est aspiré et stocké dans une seringue.
Dans la majorité des centres, le laboratoire qui analyse le liquide folliculaire se trouve accolé à la salle de ponction. Si ce n’est pas le cas, la seringue sera précautionneusement transportée et maintenue à 37° dans un sac médical isotherme jusqu’au laboratoire.
Une fois au laboratoire, les biologistes examineront le liquide folliculaire à la recherche d’ovocytes matures.
Et après la ponction ?
Dès que votre gynécologue aura terminé de ponctionner tous les follicules, vous serez amenée en salle de réveil où vous resterez afin de vous remettre des effets de l’anesthésie. Vous pourrez ensuite rentrer chez vous et rester au repos pour les prochaines 24 h. Il n’est pas nécessaire de demander un arrêt de travail, car vous retrouverez une vie totalement normale quelques heures après la ponction, sauf complications (hyperstimulation par exemple).
Vous saurez le jour même de la ponction combien d’ovocytes ont été recueillis : soit le nombre vous sera communiqué à votre réveil (dans le cas d’une anesthésie générale), soit communiqué en temps réel par le gynécologue (anesthésie locale).
La ponction folliculaire est une chirurgie simple et par conséquent, il existe que très peu de risques de complication. L’anesthésie générale peut être à l’origine de malaises, étourdissements, baisses de tension artérielle ou vomissements. Cependant, ces effets secondaires restent exceptionnels et s’estompent rapidement dans les 24-48h suivant la ponction. Il existe néanmoins un risque d’hyperstimulation ovarienne dans les jours suivants la ponction.
Ce risque n’est pas directement lié à la ponction elle-même, mais plutôt à la stimulation ovarienne. Des douleurs abdominales importantes ne cédant pas à la prise d’antalgiques, un gonflement important de l’abdomen, une prise de poids rapide supérieure à trois kilos, de la fièvre ou des troubles intestinaux doivent vous alerter. Dans ce cas, il est indispensable de prévenir rapidement votre gynécologue.
Il est impossible de savoir combien d’ovocytes seront ponctionnés avant et pendant la ponction. Seul le nombre de follicules est visible. De plus, le nombre de follicules ponctionnés n’est généralement pas le même que le nombre d’ovocytes réellement recueillis, ni le nombre d’ovocytes matures.
Le nombre est très variable d’une femme à l’autre, mais aussi d’un cycle à l’autre. Il est en moyenne de 10 par ponction, mais il varie énormément, de 0 (1 % des cas) à une cinquantaine ; les recueils supérieurs à 15 sont tout de même assez rares (5 % des cas), ceux supérieurs à 20 sont exceptionnels (1,5 % des cas) et ceux supérieurs à 30 sont rarissimes (0,1 % des cas).
Les follicules sont des petits sacs contenant du liquide folliculaire et l’ovocyte (on parle d’ovocyte avant l’ovulation et d’ovule après l’ovulation). Les follicules sont bien visibles en échographie, car ils grossissent au cours du cycle. Au moment de la ponction, les plus gros mesurent environ 20 mm. L’ovocyte, cellule qui donnera un embryon lorsqu’elle sera fécondée par un spermatozoïde, flotte dans ce liquide folliculaire. L’ovocyte est de très petite taille, environ un dixième de millimètre et n’est donc pas visible par échographie.
Malheureusement, ça existe et on appelle cela « le syndrome du follicule vide (SFV) » ou plus communément « une ponction blanche ». C’est un événement frustrant et aucun examen ne peut le prédire, mais cela reste rare (1% des cas).


 CODES PROMO
CODES PROMO RECEVOIR LE MAG !
RECEVOIR LE MAG ! JE FAIS UN DON
JE FAIS UN DON 